走进肝癌-第2期
日前,《原发性肝癌诊疗指南(2022版)》正式发布。新版《指南》编写专家委员会由中科院院士、复旦大学附属中山医院院长樊嘉教授领衔,协同国内肝癌领域其他9位院士,外科、内科、介入、病理、影像、放疗、中医药等各个学科的107位专家组成,共同为中国肝癌诊疗提供经典框架。2022年最新肝癌指南结合中国国情、纳入中国证据、体现中国特色,为肝癌的诊治作出重要的贡献。
肝癌是我国最常见的恶性肿瘤之一,其中原发性肝癌占80%以上。原发性肝癌恶性度高、死亡率高、预后差。可以分为肝细胞癌(HCC)占75%~85%,肝内胆管癌(ICC)占10%~15%和混合型肝细胞癌-胆管癌(cHCC-CCA)。肝癌的发生是一个多因素参与、多阶段演进的复杂病理过程,常见的危险因素包括乙肝病毒感染(HBV)、丙肝病毒感染(HCV)、黄曲霉素过量暴露、吸烟、中毒、酗酒、马兜铃酸、肥胖、糖尿病和非酒精性肝病等其他引起肝硬化的因素。
肝癌流行病学研究
据GLOBOCAN 2020统计,全球每年新发肝癌患者超90万例,在所有癌症中排第6位;肝癌死亡人数为83万例,在所有癌症中排第3位。如下图所示,亚非大陆是肝癌高发地区,其发病率超5/10万,而欧美、澳洲为低发区。中国是名副其实的肝癌大国,中国人口占世界人口18.4%,但肝癌新发病例占全球55.4%,死亡病例占全球53.9%,均超全球病例半数以上。当前,我国肝癌患者5年生存率仅12.2%。
我国肝癌发病明显呈地域性分布特征,华东、华南和东北地区远高于西北、西南和华北地区,沿海地区高于内陆地区。肝癌高发区主要是经济较为发达,主要因为第一:人口密度比较集中的地区,其病毒性肝炎感染率相对较高;第二:沿海地区气候炎热,人们喜欢吃腌制食品,提高了黄曲霉素感染的可能,增加了肝癌患病风险;第三:发达地区有更多的非酒精性肝病患者。
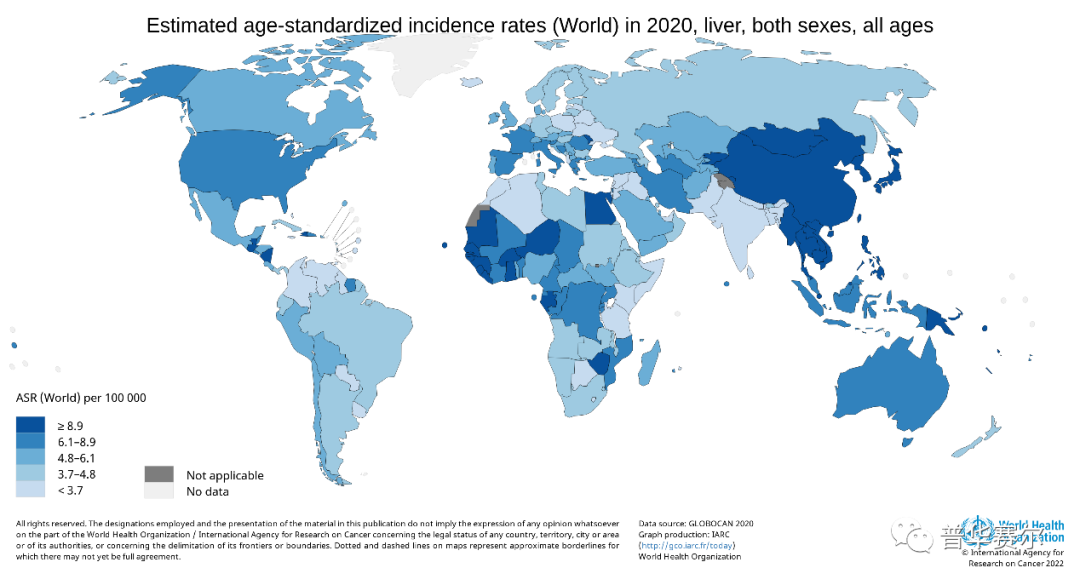
图为2020年全球年龄标准化的肝癌发病率(人/100000)
World HealthOrganization (http://gco.iarc.fr/today)
高危人群
肝癌的筛查
1、影像学检查
超声具有价格低廉、没有侵略性和辐射的特点,是临床上最常用的肝脏影像学检查方法。超声检查分为常规灰阶超声显像、彩色多普勒血流成像、超声造影检查、超声联合影像导航技术、超声剪切波弹性成像、多模态超声显像技术等,能实现肝癌精准的诊断。一项Meta研究结果显示,超声筛查的灵敏度和特异性分别为51%~87%和80%~100%,发现早期肝癌的灵敏度是33%~61%。动态增强CT、多参数MRI扫描较超声检查具有更高的灵敏度,分别达到63%~76%77%~90%。多参数MRI对直径≤2.0cm肝癌的检出和诊断能力优于动态增强 CT。同时,在肝癌是否侵犯门静脉、肝静脉主干及其分支,以及腹腔或腹膜后间隙淋巴结转移等方面优于动态增强CT。但是CT和MRI由于成本更高、假阳性率更高及辐射暴露等原因不适合大规模、长期的人群筛查。
miRNA在肿瘤发生发展中其重要作用。研究表明miRNA在肝癌组织与正常组织中的表达存在显著差异,因而可能成为肝癌诊断的特异性生物学标志物。一项研究发现miRNA组(miR-122、miR-192、miR-21、miR-223、miR-26a、miR-27a和miR-801)灵敏度(70.4%~85.7%)远高于血清AFP(40.7%~69.4%),可以较好的区分肝癌与正常人与肝硬化患者,尤其是检测小肝癌(肿瘤大小≤3cm)和早期肝癌(BCLC 0期及A期)的优势更加明显。
4、DNA甲基化
DNA甲基化可以有效区分正常组织和肿瘤组织,并有潜力成为恶性肿瘤诊断和监测的新型标志物。一项研究在715例肝癌患者和560名健康对照的血浆样本中,筛选出了肝癌患者外周血中ctDNA的10个特异性甲基化位点可有效地将肝癌患者与正常人群加以区分,灵敏度和特异性分别为85.7%和94.3%,显著优于AFP检测。
肝癌的诊断
肝癌的病理学诊断肝癌病理诊断规范由标本处理、标本取材、病理检查和病理报告等部分组成。《指南》对病理诊断规范、病理检查要点、免疫组织化学检查、转化/新辅助治疗后切除肝癌标本的病例评估、病例诊断报告等方面做出了全新的指导。
肝癌的分期
肝癌的分期对于治疗方案的选择、预后评估至关重要。结合中国的具体国情及实践积累,依据患者体力活动状态(Performancestatus,PS)、肝肿瘤及肝功能情况,建立中国肝癌的分期方案(China livercancer staging, CNLC),包括:CNLC Ⅰa期、Ⅰb期、Ⅱa期、Ⅱb期、Ⅲa期、Ⅲb期、Ⅳ期。具体如下表:

1、外科治疗
肝癌的外科治疗是肝癌患者获得长期生存的重要手段,主要包括肝切除术和肝移植术。
2、消融治疗
3、经动脉化疗栓塞TACE
4、放射治疗
5、系统抗肿瘤治疗
系统治疗或称之为全身性治疗,主要指抗肿瘤治疗,包括分子靶向药物治疗、免疫治疗、化学治疗和中医中药治疗等;另外还包括了针对肝癌基础疾病的治疗,如抗病毒治疗、保肝利胆和支持对症治疗等。
一线抗肿瘤治疗
(1)阿替利珠单抗联合贝伐珠单抗:适用于既往未接受过全身系统性治疗的不可切除肝癌患者;
(2)信迪利单抗联合贝伐珠单抗类似物(达攸同):适用于既往未接受过系统抗肿瘤治疗的不可切除或转移性肝癌;
(3)多纳非尼:适用于既往未接受过全身系统性抗肿瘤治疗的不可切除肝癌患者;
(4)仑伐替尼:适用于不可切除的肝功能Child-Pugh A级的晚期肝癌患者;
(5)索拉非尼:对于不同国家地区、不同肝病背景的晚期肝癌患者都具有一定的生存获益;
(6)系统化疗:FOLFOX4方案在我国被批准用于一线治疗不适合手术切除或局部治疗的局部晚期和转移性肝癌;
(7)其他一线治疗进展:免疫检查点抑制剂联合大分子抗血管生成药物(贝伐珠单抗或生物类似物);免疫检查点抑制剂联合小分子抗血管生成药物(卡瑞利珠单抗联合阿帕替尼、仑伐替尼联合帕博利珠单抗、仑伐替尼联合纳武利尤单抗、特瑞普利单抗联合仑伐替尼等);免疫检查点抑制剂与其他药物联合(卡瑞利珠单抗联合奥沙利铂、度伐利尤单抗联合曲美木单抗、信迪利单抗联合IBI310等)。
二线抗肿瘤治疗
(1)瑞戈非尼:适用于既往接受过索拉非尼治疗的肝癌患者;
(2)阿帕替尼:甲磺酸阿帕替尼被批准单药用于既往接受过至少一线系统性抗肿瘤治疗后失败或不可耐受的晚期肝癌患者;
(3)卡瑞利珠单抗:已被批准用于既往接受过索拉非尼治疗和/或含奥沙利铂系统化疗的晚期肝癌患者的治疗;
(4)替雷利珠单抗:被批准用于至少经过一次全身抗肿瘤治疗的肝癌患者的治疗;
(5)其他二线抗肿瘤治疗方案:帕博利珠单抗、纳武利尤单抗联合伊匹木单抗、卡博替尼、雷莫芦单抗。
6、其他治疗
(1)中国医药学治疗:中国医药学方药(围手术期应用《重庆堂医学随笔》青附金丹加减;术后辅助治疗应用《济生方》归脾汤加减;随访康复期应用《太平惠民和剂局方》逍遥散加减;姑息期应用《柳州医话》一贯煎合《姜春华全集》益肝清癥汤加减)、现代中药制剂(槐耳颗粒、华蟾素联合解毒颗粒、淫羊藿素、榄香烯、华蟾素、康莱特、康艾、肝复乐、金龙胶囊、艾迪、鸦胆子油、复方斑蝥胶囊和慈丹胶囊等)、针灸治疗、外敷治疗、中药泡洗、中药熏洗等;
(2)抗病毒治疗及其他保肝治疗:合并HBV感染者应用恩替卡韦、替诺福韦酯、丙酚替诺福韦;合并HCV感染者建议采用DAAs行抗病毒治疗;
(3)对症支持治疗。